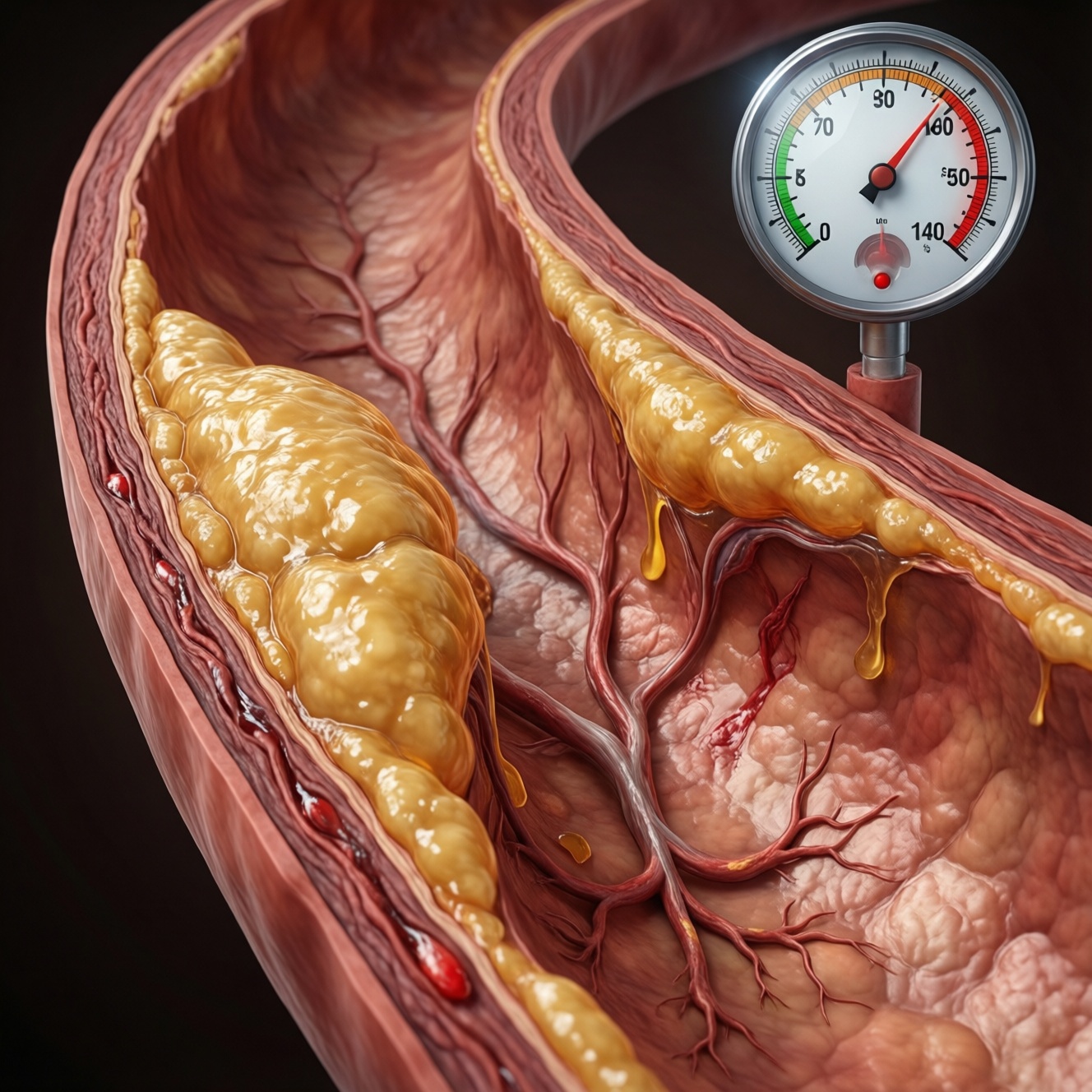
Атеросклероз делает сосуды жёстче из‑за накопления липидов в стенке, хронического воспаления и потери эластичности артерий, поэтому растёт периферическое сопротивление и чаще повышается давление. Практический план действий: оценить риск и причины, настроить питание и активность, подобрать терапию для липидов и давления, затем регулярно контролировать показатели и симптомы вместе с врачом.
Кратко о причинах, рисках и приоритетных вмешательствах
- Жёсткость сосудов формируется не только из-за "жира", но и из-за воспаления, окисления липопротеинов и ремоделирования стенки.
- Повышение давления при атеросклерозе связано с ростом сосудистого сопротивления и снижением способности артерий "гасить" пульсовую волну.
- План "лечение атеросклероза" всегда включает: коррекцию липидов, контроль давления, отказ от табака и управление метаболическими факторами.
- На практике "как снизить холестерин" - это не один шаг: питание + движение + медикаменты при показаниях + мониторинг переносимости.
- "Препараты для снижения холестерина" и "лекарства от высокого давления" подбирают по риску, сопутствующим заболеваниям и побочным эффектам, а не по одному анализу.
- Если есть симптомы ишемии, нестабильное давление, переносимость терапии под вопросом - нужна очная кардиолог консультация.
Как липиды повреждают сосудистую стенку: от липопротеинов до воспаления
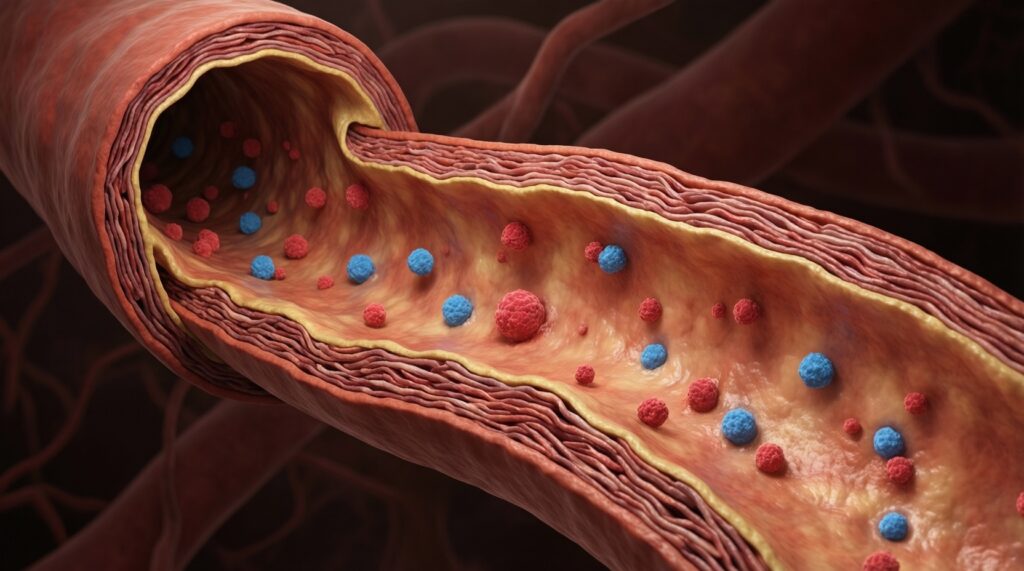
- Суть механизма. Атерогенные липопротеины (в первую очередь частицы, несущие апоB) проникают в интиму артерий, задерживаются в стенке и запускают местное воспаление.
- Почему "жёсткость" растёт. Хроническое воспаление и ремоделирование уменьшают эластичность стенки, меняют её структуру и повышают реактивность сосудов к гормонам/стрессу.
- Кому подходит описанный алгоритм. Взрослым с повышенными липидами, артериальной гипертензией, семейной отягощённостью, курением, диабетом/преддиабетом, избыточной массой тела.
- Когда не стоит действовать самостоятельно. При боли/жжении за грудиной, одышке в покое, внезапной слабости/онемении, нарушении речи/зрения, резком ухудшении переносимости нагрузок, выраженной слабости на фоне терапии - нужен экстренный осмотр; план коррекции выполняют только после исключения острых состояний.
Анатомия и этапы формирования атеросклеротической бляшки
- Что потребуется для безопасной работы по плану. Домашний тонометр (желательно с манжетой подходящего размера), дневник измерений/самочувствия, возможность сдать липидный профиль и базовые биохимические анализы, доступ к врачу для интерпретации и подбора терапии.
- Какие "доступы" к риску реально управляемы. Питание (качество жиров и клетчатки), масса тела, физическая активность, сон, табак/никотин, алкоголь, стресс; при необходимости - медикаменты.
- Логика стадий. Сначала липиды закрепляются в стенке → затем подключаются иммунные клетки и воспаление → формируется фиброзная "крышка" и ядро → со временем бляшка может стабилизироваться или стать уязвимой (склонной к разрыву и тромбозу).
- Практический вывод. Цель - не "растворить всё быстро", а снизить атерогенные частицы, успокоить воспалительный фон и стабилизировать бляшку, параллельно снижая нагрузку давлением.
Почему атеросклероз ведёт к повышению давления: сосудистая жёсткость и гемодинамика
-
Подтвердите, что давление действительно повышено. Измеряйте по единому протоколу (в покое, после нескольких минут сидя, без кофе/никотина перед измерением) и фиксируйте значения в разные дни. Разовая цифра не равна диагнозу, но устойчивый тренд - повод менять тактику.
- Записывайте также пульс, время, препараты, самочувствие и возможные триггеры (сон, стресс, соль, алкоголь).
- Оцените сосудистый "вклад": жёсткость и сопротивление. При жёстких артериях сердце проталкивает кровь "в более тугую трубу", растёт периферическое сопротивление и усиливается пульсовая волна. Это объясняет, почему коррекция липидов и давления должна идти параллельно.
-
Соберите карту факторов, усиливающих жёсткость. Курение, хронический стресс, избыток соли и ультрапереработанной пищи, низкая активность, лишний вес, сахарные нарушения, апноэ сна повышают тонус сосудов и ухудшают функцию эндотелия.
- Выберите 1-2 приоритета на ближайшие недели, а не пытайтесь "исправить всё сразу".
- Синхронизируйте "как снизить холестерин" и контроль давления. Одновременно корректируйте питание и движение, а медикаменты добавляйте по показаниям: так вы снижаете и атерогенную нагрузку, и механическое давление на стенку.
- Проверьте переносимость и соблюдение схемы. Большая часть неудач - не "неподходящее лекарство", а пропуски, неверное время приёма, самостоятельные отмены, несогласованные БАДы и обезболивающие, влияющие на давление.
Быстрый режим
- 7-14 дней: тонометр + дневник; фиксируйте давление/пульс/самочувствие и привычки.
- Сдайте базовые анализы: липиды и безопасность для старта/коррекции терапии по назначению врача.
- Первый приоритет: питание с уменьшением насыщенных жиров и ультрапереработанных продуктов + добавьте регулярную ходьбу/аэробную активность.
- Второй приоритет: обсудите с врачом препараты для снижения холестерина и лекарства от высокого давления, если риск или давление остаются высокими.
- Контроль: повторная оценка по дневнику и анализам; при нестабильности - кардиолог консультация.
Какие исследования и маркёры нужны: алгоритм оценки риска и мониторинга
- Липидный профиль (как минимум: общий холестерин, ЛПНП, ЛПВП, триглицериды) в динамике, а не однократно.
- Показатели атерогенных частиц по назначению врача (например, апоB/липопротеин(a) - если есть семейный риск или ранние события у родственников).
- Глюкоза натощак и/или показатель долгосрочного контроля гликемии по назначению (особенно при лишнем весе и гипертензии).
- Функция почек и электролиты перед стартом/эскалацией антигипертензивной терапии и далее по плану контроля.
- Печёночные ферменты и маркёры мышечного повреждения по показаниям - для безопасного подбора гиполипидемической терапии.
- ЭКГ как базовая точка отсчёта, особенно при длительной гипертензии, жалобах на перебои и снижении толерантности к нагрузке.
- Суточное мониторирование давления или домашний мониторинг по протоколу - чтобы отличить "офисный эффект" от реальной гипертензии.
- УЗИ сосудов/визуализация по показаниям (при симптомах, высоком риске, для уточнения тактики), а не "на всякий случай".
Медикаментозные подходы: статины, ингибиторы PCSK9 и антигипертензивная тактика

- Ошибка: ждать эффекта только от диеты при высоком риске. Питание обязательно, но при показаниях препараты для снижения холестерина - это инструмент снижения риска, а не "крайняя мера".
- Ошибка: назначать/менять схему по одному показателю. Решение о терапии строят на суммарном риске, сопутствующих состояниях и переносимости, а не на "общем холестерине" без контекста.
- Ошибка: самовольная отмена статина из‑за дискомфорта без диагностики. Мышечные жалобы требуют оценки причин, пересмотра дозы/молекулы, лекарственных взаимодействий и плана наблюдения, а не резкой отмены навсегда.
- Ошибка: путать классы терапии. Статины и другие гиполипидемические средства работают с липидным риском; лекарства от высокого давления - с гемодинамической нагрузкой. Часто нужны оба направления.
- Ошибка: неправильный режим приёма и контроль. Пропуски, "приём курсами", смешивание с БАДами и грейпфрутовыми продуктами (для отдельных препаратов) повышают риск побочных эффектов и снижают эффективность.
- Ошибка: игнорировать вторичные причины гипертензии. Апноэ сна, заболевания почек, избыток алкоголя, некоторые обезболивающие и деконгестанты могут удерживать давление высоким, несмотря на терапию.
- Ошибка: не проверять безопасность. Для части схем нужны регулярные анализы (печень/почки/электролиты) и оценка симптомов; график определяет врач.
- Ошибка: надеяться, что "ингибиторы PCSK9" заменят всё остальное. Это опция при определённых показаниях и обычно как часть стратегии, а не вместо контроля давления, веса и привычек.
Целевое изменение образа жизни для восстановления эластичности сосудов
- Питание для снижения атерогенной нагрузки. Уместно всем: меньше насыщенных жиров и ультрапереработанных продуктов, больше овощей/бобовых/цельных злаков/рыбы, достаточная клетчатка; это базовый ответ на вопрос "как снизить холестерин" в реальной жизни.
- Регулярная аэробная нагрузка + силовые тренировки по уровню подготовки. Уместно при стабильном состоянии: улучшает эндотелиальную функцию и метаболические параметры; стартуйте с посильного объёма и наращивайте постепенно.
- Сон и дыхание. Уместно при храпе, дневной сонливости, устойчивой гипертензии: диагностика и лечение апноэ сна может заметно улучшить контроль давления.
- Отказ от табака/никотина и контроль алкоголя. Уместно всегда: никотин повышает сосудистый тонус и ухудшает функцию эндотелия, что мешает лечению атеросклероза и контролю давления.
Практичные ответы на типичные клинические вопросы
Можно ли снизить холестерин только диетой?
Иногда да при умеренном повышении и низком суммарном риске, но при высоком риске или уже имеющемся атеросклерозе обычно требуется сочетание диеты и медикаментов. Решение принимают по общей картине риска и динамике анализов.
Если ЛПНП нормализовался, значит атеросклероз "ушёл"?
Снижение ЛПНП уменьшает риск и способствует стабилизации бляшек, но не гарантирует их полного исчезновения. Важны долгосрочное удержание целей, контроль давления и факторов образа жизни.
Какие препараты для снижения холестерина обсуждают чаще всего?
Чаще стартуют со статинов; при недостаточном эффекте или непереносимости могут добавлять или менять терапию, включая другие классы, в том числе ингибиторы PCSK9 по показаниям. Подбор делается индивидуально с контролем безопасности.
Почему давление растёт, даже если я "не ем солёное"?
На давление влияют жёсткость артерий, вес, сон (апноэ), стресс, алкоголь, инсулинорезистентность и лекарства/БАДы. Соль - важный, но не единственный фактор.
Когда реально нужны лекарства от высокого давления, а не только образ жизни?
Когда повышение давления устойчивое по домашним измерениям/мониторированию или риск осложнений высокий. Тактику выбирают по сопутствующим состояниям и переносимости, с последующей коррекцией по дневнику давления.
Как понять, что нужна кардиолог консультация, а не "понаблюдать"?

Если есть боли в груди, одышка, обмороки, неврологические симптомы, резкое ухудшение переносимости нагрузки или давление плохо контролируется на фоне соблюдения рекомендаций. Также консультация нужна перед существенной сменой терапии или при подозрении на побочные эффекты.
Что важнее: лечение атеросклероза или контроль давления?
Приоритет - делать оба направления одновременно, потому что липиды и давление усиливают повреждение сосудов в связке. Обычно это даёт лучший прогноз, чем фокус на одном показателе.