Ожирение часто усиливает инсулинорезистентность, а она может поддерживать рост артериального давления через задержку натрия, активацию симпатической нервной системы и ухудшение функции сосудов. Начинать изменения безопаснее с диагностики рисков, домашнего мониторинга давления и поэтапной коррекции питания, движения и сна. Медикаменты рассматривают при стойких отклонениях и сопутствующих факторах риска.
Краткая карта взаимосвязей: ожирение, инсулинорезистентность и артериальное давление
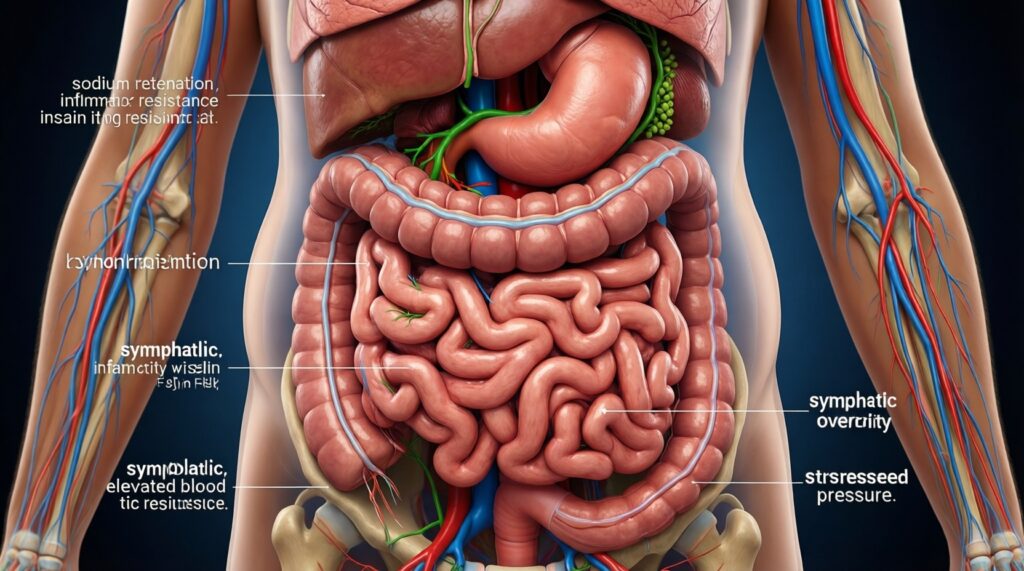
- Избыточная висцеральная жировая ткань повышает воспалительный фон и нарушает ответ тканей на инсулин, формируя инсулинорезистентность.
- Инсулинорезистентность способствует задержке натрия и воды, а также повышает активность симпатической нервной системы - это поднимает давление.
- Печёночная инсулинорезистентность облегчает развитие жировой болезни печени и атерогенных нарушений липидов, что ухудшает сосудистую функцию.
- Снижение веса даже на умеренную величину обычно улучшает чувствительность к инсулину и облегчает контроль давления, если вмешательства устойчивы.
- Ключ к прогрессу - измеримые маркеры: домашнее АД, окружность талии/вес, глюкоза/инсулин (по показаниям), липиды, печёночные ферменты, альбуминурия.
Механизмы: как избыточный вес запускает инсулинорезистентность
Что здесь важно практику: чаще всего проблема начинается с висцерального (абдоминального) жира: он меняет гормональные сигналы и усиливает хроническое низкоинтенсивное воспаление, из-за чего мышцы, печень и жировая ткань хуже отвечают на инсулин. Это повышает уровень глюкозы и инсулина после еды и со временем влияет на сосуды и почки.
Кому подходит стартовый план изменений: людям с абдоминальным ожирением, повышенным давлением (или пограничными цифрами), предиабетом/нарушением толерантности к глюкозе, признаками метаболического синдрома, семейной историей диабета 2 типа.
Когда не стоит начинать самостоятельно и лучше сразу подключить врача:
- давление очень высокое, есть сильная головная боль, боль в груди, одышка, неврологические симптомы;
- беременность, послеродовой период, подозрение на вторичную гипертензию;
- быстрое необъяснимое снижение веса, выраженная слабость, отёки;
- текущая терапия инсулином/сульфонилмочевиной или эпизоды гипогликемии;
- ХБП, выраженные нарушения функции печени, активные расстройства пищевого поведения.
Патофизиология роста артериального давления при инсулинорезистентности
Практически это сводится к трём каналам: (1) почки удерживают больше натрия, (2) сосуды хуже расширяются, (3) повышается тонус симпатической нервной системы. Поэтому одной только "диетой без понимания соли, сна и стресса" часто недостаточно.
Что понадобится для безопасного старта:
- автоматический тонометр на плечо с манжетой подходящего размера (при ожирении это критично для точности);
- блокнот/заметки в телефоне для дневника АД и самочувствия;
- весы, сантиметровая лента для талии;
- доступ к лаборатории для базовых анализов (по направлению врача или самостоятельно);
- возможность консультации (терапевт/кардиолог/эндокринолог). Если нужен рацион и поддержка внедрения, часто быстрее сдвигает процесс диетолог при ожирении консультация.
Практика диагностики: какие анализы и показатели нужны сегодня
Риски и ограничения перед началом:
- не интерпретируйте разовое измерение давления как диагноз: ориентируйтесь на серию измерений и контекст (сон, кофеин, боль, стресс);
- не отменяйте и не назначайте препараты по статьям/форумам - это зона врача, особенно при сочетании ИР и гипертензии;
- экстремальные диеты, "сушки", диуретики и БАДы для похудения повышают риск срывов, электролитных нарушений и скачков АД;
- анализы имеют смысл только в связке с планом действий: что вы измените при отклонении результата;
- стоимость услуг разнится: запросы вроде "анализы на инсулинорезистентность цена" и "лечение ожирения цена" корректнее уточнять в конкретной лаборатории/клинике по перечню, а не по диагнозу.
-
Наладьте домашний протокол измерения давления на 7 дней.
Измеряйте АД в одно и то же время утром и вечером, в покое, на одной руке, фиксируйте цифры и пульс. Это отвечает на вопрос "как снизить давление при ожирении" практично: сначала понять, действительно ли АД устойчиво повышено и когда именно.- Записывайте также сон (часов), алкоголь, кофеин, физнагрузку и стресс в тот же день.
- Сравнивайте показания только при одинаковых условиях измерения.
-
Соберите базовый метаболический минимум.
Обычно начинают с глюкозы натощак и HbA1c, липидного профиля, креатинина/СКФ, электролитов (натрий/калий), АЛТ/АСТ. Это помогает оценить риск и безопасность будущих шагов (питание, активность, лекарства). -
Оцените инсулинорезистентность по показаниям.
Сами по себе "инсулин натощак" и расчётные индексы полезны не всем; их назначают, если результат меняет тактику (например, при предиабете, ожирении, подозрении на гиперинсулинемию). Если вы сравниваете "анализы на инсулинорезистентность цена", уточняйте, входит ли в пакет глюкоза, инсулин, HbA1c и консультация по интерпретации.- При пограничных состояниях часто информативнее тесты на нарушения углеводного обмена по назначению врача.
-
Проверьте органы-мишени гипертензии.
Минимально обсуждают ЭКГ, анализ мочи/альбуминурию (по показаниям), осмотр глазного дна при длительно повышенном АД. Это помогает понять срочность эскалации терапии. -
Сформулируйте диагноз и цель вместе с врачом.
На этом этапе решают: есть ли гипертензия, нужен ли старт/коррекция терапии, и как встраивается "инсулинорезистентность лечение" в общий план (вес, питание, сон, активность, медикаменты при необходимости).
С чего начать изменения: риск-ориентированные вмешательства образа жизни
Цель - улучшить управляемые факторы, не создавая резких скачков нагрузки и без "героических" режимов. Двигайтесь от наиболее безопасных и высокоокупаемых действий к более сложным.
Чек-лист самопроверки результата на ближайшие 2-4 недели:
- Давление в домашнем дневнике стало более стабильным (меньше эпизодов подъёма) и измеряется по протоколу.
- Соль и ультрапереработанные продукты снижены: вы контролируете "скрытую соль" (соусы, колбасы, сыры, доставка).
- В рационе ежедневно есть источник белка и клетчатки; сладкие напитки и "жидкие калории" сведены к минимуму.
- Алкоголь ограничен, особенно в дни повышенного давления и плохого сна.
- Движение стало регулярным: ходьба/легкая аэробная нагрузка плюс 2-3 силовые сессии в неделю по переносимости.
- Сон выровнен по времени: фиксированное время подъёма и минимум экранов перед сном.
- Появился план управления стрессом (короткие прогулки, дыхательные практики, разгрузка вечерних дел) вместо "компенсации едой".
- Вы сделали повторный контроль ключевых показателей в согласованную дату (не "когда вспомню").
Если нужен персональный рацион, учет привычек и переносимость - диетолог при ожирении консультация обычно полезнее, чем поиск "идеальной схемы".
Когда и какие препараты рассматривать при сочетании ИР и гипертензии
Препараты обсуждают, когда изменения образа жизни недостаточны или риск высок (стойко повышенное АД, поражение органов-мишеней, диабет/ХБП, выраженная дислипидемия). Выбор делает врач с учетом коморбидности и анализов; задача пациента - прийти с качественным дневником давления и понятной картиной привычек.
Частые ошибки, которые мешают прогрессу:
- Пытаться "лечить инсулинорезистентность лечение" только добавками, игнорируя сон, соль, алкоголь и регулярное движение.
- Самостоятельно начинать/отменять антигипертензивные или "мочегонные для похудения" из-за колебаний веса.
- Оценивать эффект по разовым измерениям АД вместо недельного дневника.
- Выбирать препарат "по отзывам", не учитывая пульс, функцию почек, калий/натрий, сопутствующие болезни.
- Считать, что "пока худею - таблетки не нужны": при высоком риске задержка лечения повышает вероятность осложнений.
- Игнорировать побочные эффекты и не сообщать о них (кашель, отеки, слабость, головокружение, нарушения сна).
- Перегружать план: одновременно строгая диета, интенсивные тренировки, дефицит сна и стресс - типичный путь к срыву и скачкам давления.
- Не согласовывать цели: разные врачи могут ставить разные приоритеты; нужен единый план (вес/АД/углеводы/липиды).
Если вы сравниваете "лечение ожирения цена", закладывайте не только стоимость препаратов, но и ведение: контроль анализов, повторные визиты, обучение самоконтролю. Это часто влияет на итоговую эффективность сильнее, чем "самый современный" вариант.
Мониторинг и адаптация плана: таблица критериев для принятия решений
Смысл мониторинга - заранее определить триггеры: когда продолжаем текущий план, когда усиливаем образ жизни, а когда нужна эскалация терапии и дообследование. Ниже - ориентиры без самодиагностики: окончательные "целевые значения" задаёт лечащий врач под ваш риск.
| Маркер | Как контролировать | Интерпретация (без самодиагноза) | Действие/эскалация |
|---|---|---|---|
| Домашнее АД и пульс | Дневник 7 дней: утро/вечер в покое | Если АД устойчиво выше индивидуальной цели или есть выраженные колебания | Проверить технику измерения, сон/соль/алкоголь; если сохраняется - визит к врачу для коррекции терапии |
| Вес и окружность талии | Вес 1-2 раза в неделю; талия 1 раз в 2-4 недели | Если талия не уменьшается при соблюдении плана или вес снижается слишком резко | Пересмотреть калорийность, белок/клетчатку, дефицит сна; при резком снижении - исключить нежелательные причины с врачом |
| Углеводный обмен | Глюкоза натощак/HbA1c (периодичность по риску) | Если показатели ухудшаются или остаются пограничными на фоне изменений | Уточнить приверженность плану, обсудить расширение диагностики и медикаментозные опции с эндокринологом |
| Функция почек и электролиты | Креатинин/СКФ, калий/натрий (особенно на терапии) | Если ухудшаются показатели или появляются слабость, судороги, выраженная жажда | Не менять лекарства самостоятельно; срочно согласовать контроль и коррекцию схемы |
| Сон и симптомы апноэ | Оценка сонливости, храп, паузы дыхания (по словам близких) | Если выраженный храп/сонливость и АД плохо контролируется | Обсудить скрининг/диагностику апноэ сна: коррекция сна часто улучшает давление и контроль аппетита |
Альтернативные траектории, если текущий план буксует
- Упор на сон и стресс на 2 недели: у части людей именно недосып и вечерний стресс удерживают гипертонию и переедание, даже при "правильной еде".
- Смена фокуса питания: вместо дальнейшего ужесточения калорийности - повысить белок/клетчатку и упростить рацион (меньше решений в течение дня).
- Безопасное наращивание активности: если нагрузки были резкими, вернуться к умеренной ходьбе и силовым с низкой интенсивностью, затем прогрессировать по плану.
- Медицинская эскалация: при стойко повышенном АД или ухудшении анализов - пересмотр антигипертензивной схемы и метаболической терапии врачом, а не "дожим" диетой.
Частота контролей (практический ориентир): дневник АД - ежедневно в стартовый период и при изменениях терапии; вес - 1-2 раза в неделю; лабораторные анализы - по назначению врача, а также при изменении лекарств или появлении симптомов непереносимости. Триггеры для внепланового обращения: выраженное ухудшение самочувствия, неврологические симптомы, боль в груди, одышка, повторяющиеся очень высокие значения АД, обмороки.
Разбор типичных сомнений пациентов и врачей по сопутствующим состояниям
Можно ли понять, есть ли инсулинорезистентность, без анализов?
Косвенно - по абдоминальному ожирению, предиабету, липидам и клинической картине, но для решения о тактике часто нужны лабораторные данные. Важно, чтобы результат анализа менял план действий.
Что эффективнее для давления при ожирении: меньше соли или больше движения?
Обычно работает комбинация: контроль соли снижает задержку жидкости, а регулярная активность улучшает сосудистую реактивность. Начните с двух простых целей на неделю и измеряйте АД по протоколу.
Почему давление может быть выше именно утром?
Частые причины - недосып, стресс, алкоголь накануне, апноэ сна, а также недостаточная длительность/доза терапии. Утренние измерения особенно важны для корректировки плана с врачом.
Есть ли смысл сдавать инсулин натощак всем подряд?
Нет: не всем он добавляет информации сверх глюкозы/HbA1c и клинического риска. Обсудите показания, чтобы избежать лишних расходов и "лечения анализов".
Как быстро ждать улучшений от образа жизни?
Первые сдвиги чаще видны в дневнике давления и самочувствии уже в первые недели, если стабилизировать сон, соль и регулярность питания. Метаболические показатели оценивают по согласованному с врачом графику.
Если вес стоит, значит план не работает?
Не обязательно: талия, давление, сон и выносливость могут улучшаться раньше веса. Проверьте соблюдение, скрытые калории, алкоголь и недосып, затем корректируйте план.
Когда точно нельзя откладывать лекарства от давления?
Когда АД устойчиво высокое, есть поражение органов-мишеней или высокий сердечно-сосудистый риск. В таких случаях образ жизни дополняет терапию, а не заменяет её.

